SINAIS DE ALERTA NA ADENOMEGALIA PERIFÉRICA DA CRIANÇA: QUANDO BIOPSIAR?
As afecções dos gânglios linfáticos, na faixa etária pediátrica, são bastante prevalentes. Na maioria dos casos, trata-se de uma situação aguda e autolimitada que não requer tratamento. Porém, sempre que ocorre um aumento no tamanho dos gânglios, pais e pediatras preocupam-se com a possibilidade que tal alteração esteja associada à neoplasias. O presente texto tem por finalidade dirimir as dúvidas e tentar facilitar o raciocínio em relação a indicação de biópsia nos casos de adenomegalias periféricas na criança.
A maioria das crianças, desde o momento que vão para os berçários, são expostas a uma série de infeções virais e bacterianas o que faz com 38% – 45% delas, mesmo quando saudáveis, apresentem gânglios palpáveis (1). A região cervical é o local mais frequentemente acometido e um gânglio será considerado aumentado se apresentar mais que 1 cm de diâmetro na região cervical ou axilar e 1,5 cm na região inguinal (2).
A causa mais frequente de adenomegalia são as infecções virais normalmente associada a um desconforto local e que regride após alguns dias. Nos casos em que a evolução sugere uma causa bacteriana (unilateral, eritema cutâneo, dor, calor local e febre) a terapêutica antibiótica empírica deve ser prescrita e na dependência da evolução, a formação de abscesso com a necessidade de drenagem deve ser considerada.
Já as neoplasia mais frequentemente associadas com adenomegalias são o Linfoma de Hodgkin, Linfoma não Hodgkin, neuroblastoma, leucemia e rabdomiosarcoma. São aspectos das adenomegalias que sugerem a possibilidade de uma neoplasia (2,3);
– idade: crianças maiores que 10 anos;
- localização: linfonodos supraclaviculares ou aqueles no triângulo posterior (atrás ou lateral ao músculo esternocleidomastóideo); presença de adenomegalia em outras cadeias linfáticas;
- características à palpação: gânglios de consistência dura, firme ou borrachenta; gânglios maiores que 2 cm ou conglomerado de gânglios que formam massa; ausência de mobilidade; gânglios indolores à palpação e sem outros sinais de inflamação;
- evolução: gânglios que apresentam aumento persistente por mais de duas semanas ou sem diminuição do tamanho após quatro a seis semanas;
- sinais de acometimento sistêmico: queda do estado geral; perda de peso; sudorese noturna; hepato e esplenomegalia;
- alteração dos exames complementares: alterações do hemograma em especial plaquetopenia ou plaquetose; Rx de tórax com alargamento de mediastino; ultrassonografia evidenciando gânglios arredondados e não ovalados como habitualmente e com alterações da arquitetura ou vascularização;
Levando-se em consideração essas características, pode-se construir o fluxograma a seguir para acompanhamento das adenomegalias:
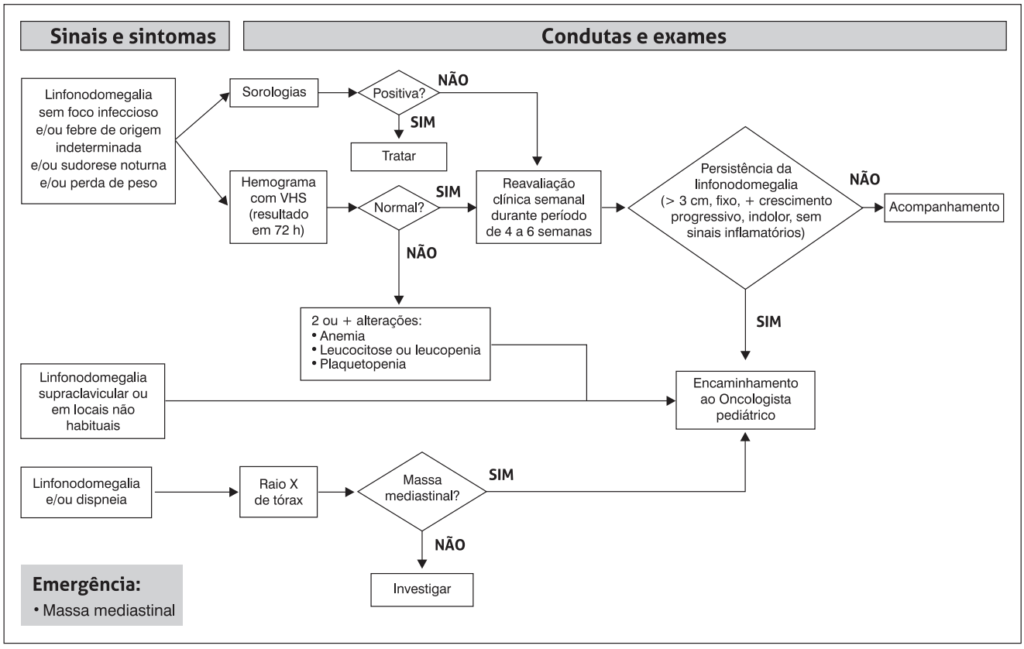
Figura retirada de Michalowski et al 2012 (3)
O padrão ouro para confirmar ou afastar o diagnóstico de neoplasia é a retirada completa do maior e mais acessível dos gânglios acometidos, a biópsia excisional. Mas, na dependência de detalhes técnicos, a retirada parcial desse gânglio, biópsia incisional, pode ser suficiente. A punção aspirativa com agulha fina, embora possa fornecer informações diagnósticas importantes, normalmente não é realizada nas crianças pelo risco de não fornecer material suficiente para o exame e pela possibilidade de resultados falso negativos além de, na maioria dos casos, requererem anestesia geral. É importante ressaltar que uma única biópsia pode não fornecer uma resposta definitiva sobre a etiologia da adenomegalia e que essas crianças devem ter a sua evolução acompanhada.
A realização da biópsia é um procedimento frequentemente seguro, entretanto algumas complicações como sangramento e infecção, além dos riscos da anestesia geral devem ser levadas em consideração. Apesar disso e muito embora na maioria das vezes o resultado dessas biópsias mostre tratar-se apenas de hiperplasia linfoide reacional, os casos duvidosos devem ser prontamente encaminhados para avaliação do cirurgião pediátrico evitando-se com isso a demora no diagnóstico das crianças com neoplasias e todas as suas graves consequências.
Bibliografia
1. Niedzielska G, Kotowski M, Niedzielski A, et al. Cervical lymphadenopathy in children: incidence and diagnostic management. Int J Pediatr Otorhinolaryngol. 2007;71:51–56. doi: 10.1016/j.ijporl.2006.08.024.
2. de Campos Vieira Abib S, Chui CH, Cox S, Abdelhafeez AH, Fernandez-Pineda I, Elgendy A, Karpelowsky J et al. International Society of Paediatric Surgical Oncology (IPSO) Surgical Practice Guidelines. Ecancermedicalscience. 2022 Feb 17;16:1356. doi: 10.3332/ecancer.2022.1356. PMID: 35510137; PMCID: PMC9023308.
3. Michalowski MB, Lorea CF, Rech A, Santiago P, Lorenzoni M, Taniguchi A, et al. Diagnóstico precoce em oncologia pediátrica: uma urgência médica. Bol Cient Pediatr. 2012;01 (1):13-18.
